Physiopathologie de la variabilitéCe site est destiné exclusivement à des professionnels de santé et à des étudiants en formation dans le domaine médical. Si vous n’entrez pas dans une de ces 2 catégories, merci de bien vouloir quitter ce site qui ne vous est pas destiné. Pour accéder aux autre pages de ce site vous devrez vous identifier. Chez le fœtus, la pO2 et la pCO2 varient constamment et entraînent des décharges permanentes sympathiques et parasympathiques ; la fréquence cardiaque varie donc constamment en fonction de ces décharges définissant la variabilité du RCF. En terme de physiologie, c’est essentiellment l’activité parasympathique qui représente le mécanisme le plus important de régulation de la variabilité. Une variabilité minime ou absente apparaît pendant le travail comme le signe le plus signifiant d’un état fœtal compromis (ACOG) d’autant qu’elle est associée à des ralentissements ou une bradycardie. 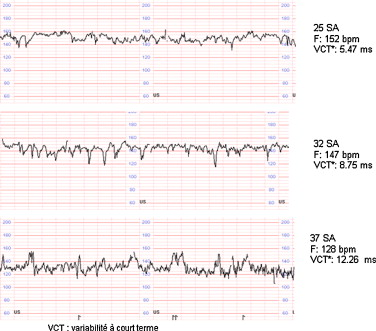 l’augmentation de la variabilité (> 25 bpm) peut provenir :
la variabilité minime (< 6 bpm) :
la variabilité absente (< 2 bpm) :
la variabilité sinusoïdale : Le vrai rythme sinusoïdal est rare et de mauvais augure et est associé à des taux élevés de morbidité fœtale et mortalité. Il est lisse, de forme ondulée régulière typique d’une onde sinusoïdale qui se produit avec une fréquence de 2 à 5 cycles par minute et une amplitude de 5 à 15 bpm, associée à une variablilité absente.
Il doit être différencié du type «pseudo-sinusoïdal» bénin, qui montre moins de régularité dans la forme et l’amplitude des ondes et qui garde de la variabilité. Ce type de rythme peut être une réponse fœtale bénigne et transitoire à l’effet d’un médicament. les dysrythmies : Le rythme cardiaque s’établit par une dépolarisation diastolique spontanée. Celle-ci survient parce que des cellules spécialisées du cœur sont capables de réduire de façon rythmique ou graduelle leur charge membranaire jusqu’à un certain seuil et de propager spontanément les influx. Ces cellules sont généralement situées au niveau du nœud sino-auriculaire, au niveau de la jonction auriculo-ventriculaire et au niveau du faisceau de His. La fréquence de dépolarisation diastolique du nœud sino-auriculaire est normalement la plus rapide du cœur. Elle décroît du nœud sino-auriculaire à la jonction atrio-ventriculaire et au faisceau de His. Ceci permet d’une part, la génération d’influx par les centres inférieurs lorsque les centres supérieurs ne fonctionnent pas et d’autre part, cela prévient en même temps la prise de contrôle par les centres inférieurs alors que les conditions sont normales. Du point de vue physiopathologie, les dysrythmies cardiaques proviennent :
Dernière mise à jour le 30 octobre 2017
|
||
|
|

 Connexion
Connexion